FOCUS – La clinique des Cèdres a annoncé, fin novembre, l’ouverture d’un nouveau pôle de traitement de l’obésité à Échirolles. L’objectif ? Mieux suivre les patients obèses isérois. Fabien Sténard, le chirurgien qui a œuvré à la création de ce nouveau pôle, nous en dit plus sur cette maladie chronique et son traitement chirurgical.
Chaque année en Isère, 700 à 800 patients atteints d’obésité reçoivent un traitement chirurgical. Or quatre cinquièmes d’entre eux font étonnamment le choix de se faire opérer dans les villes situées hors du département. « Surtout à Lyon, alors même que le niveau médical est excellent à Grenoble », indique Fabien Sténard, chirurgien viscéral et hépato-bilio-pancréatique spécialisé dans la chirurgie de l’obésité.
« C’est l’offre de soins qui n’est pas suffisante sur l’agglomération », juge le médecin grenoblois. Pour que celle-ci soit en adéquation avec les besoins de la population iséroise, la clinique des Cèdres a lancé l’idée de monter un pôle de traitement de l’obésité dans la métropole grenobloise. Ce, en complément de ce qui existe déjà au sein du Groupe hospitalier mutualiste (GHM) ainsi qu’au Centre hospitalier universitaire Grenoble-Alpes (Chuga).
Le nouveau pôle, premier centre privé de prise en charge de l’obésité dans l’agglomération grenobloise, a été inauguré le 24 novembre dernier à Échirolles. L’occasion d’y organiser « Focus sur l’obésité et son traitement », une journée de formation scientifique rassemblant une centaine de professionnels, médecins, chirurgiens et professionnels de santé autour d’experts internationaux reconnus.
Un nouveau pôle grenoblois intégrant toutes les spécialités médicales
Tout bien pesé, Fabien Sténard a quitté le GHM en juin dernier pour rejoindre la clinique des Cèdres et œuvrer à la création du nouveau pôle de traitement de l’obésité. « L’établissement va de l’avant, se développe en donnant les moyens nécessaires aux médecins de réaliser une prise en charge des patients obèses, à la fois bien coordonnée et adaptée à leurs besoins », justifie-t-il.
Ce, d’autant mieux que toutes les spécialités médicales sont déjà représentées dans cet hôpital privé. Et pour cause, l’obésité, qui affecte l’ensemble des organes du corps, sollicite de fait tous les métiers médicaux.

Fabien Sténard (second rang, troisième en partant de la droite) et l’équipe bariatrie de la clinique des Cèdres. © Clinique des Cèdres
Ainsi, le traitement de ces patients nécessite-t-il, en plus de l’intervention des chirurgiens, celle de nutritionnistes, psychologues et psychiatres. Sans oublier des gastroentérologues, cardiologues, pneumologues et kinésithérapeutes pour n’en citer que quelques-uns.
Sans chirurgie, certains obèses risquent de mourir
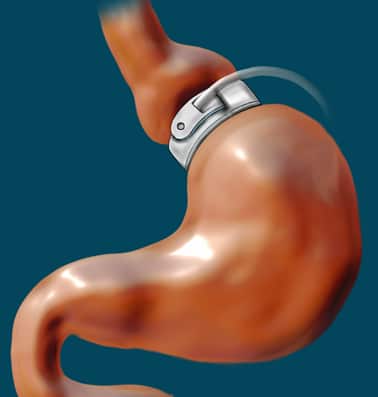
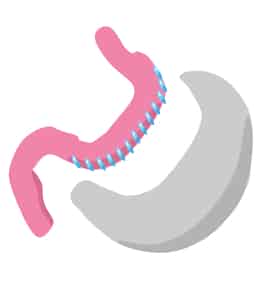
Dans l’état actuel des choses, « l’arsenal thérapeutique est tel que nous ne parvenons pas à faire mieux que la chirurgie bariatrique dans certaines indications d’obésité », précise le chirurgien. Cette spécialité chirurgicale regroupe toutes les procédures et techniques de chirurgie utilisées pour traiter l’obésité. Notamment, l’anneau ajustable et le bypass (ou court-circuit) gastriques qui réduisent la taille de l’estomac, de telle sorte que l’intervention provoque une perte de poids spectaculaire.
Mais « il faut savoir que les patients ne se font pas opérer pour des raisons esthétiques », souligne le praticien, bien décidé à tordre le cou aux idées reçues. L’obésité est en effet une « vraie maladie » reconnue comme telle par l’Organisation mondiale de la santé (OMS). « C’est pour cette raison que l’on opère les personnes obèses les plus gravement atteintes », explique-t-il. À juste titre car « si les patients souffrent d’une obésité sévère ou morbide et ne sont pas opérés, ils risquent de mourir de leur obésité », avertit-il.
Pour quels patients la chirurgie bariatrique est-elle indiquée ? Surtout pour les malades atteints d’obésité morbide (cf. encadré) dont l’indice de masse corporelle (IMC) est supérieur à 40, d’après les recommandations de la haute autorité de santé (HAS).
Toutefois, la chirurgie peut également être proposée aux obèses sévères, à l’IMC compris entre 35 et 40. « À condition que leur obésité s’accompagne de comorbidités (troubles associés) améliorables par la chirurgie », ajoute le spécialiste. Notamment l’hypertension artérielle, l’arthrose ou encore le diabète.
Un parcours de soins préalable d’au moins six mois
Avant tout, « la chirurgie bariatrique doit faire partie d’un parcours et d’un suivi pluridisciplinaires d’au moins six à douze mois avant d’être proposée », indique le docteur Fabien Sténard. Tant et si bien que certains malades n’auront peut-être pas besoin de la chirurgie si, pendant cette période, ils répondent suffisamment aux mesures de rééquilibrage hygiéno-diététiques.
À commencer par un rééquilibrage alimentaire progressif – « surtout pas de régime », appuie le chirurgien – avec l’aide régulière d’un diététicien. Une préparation qu’il qualifie de longue et complexe au niveau nutritionnel. Ce, « pour qu’après l’intervention la digestion se déroule bien et que le patient ne souffre ni de dénutrition ni de carence », justifie-t-il.
Le tout combiné à un changement de mode de vie par la réintroduction de l’activité physique dans la vie quotidienne. « C’est extrêmement difficile à réaliser car nous sommes tous perdus dans des vies avec travail, enfants et où la sédentarité s’est installée », considère-t-il.
De surcroît, tout au long du parcours, un suivi psychologique des patients obèses est nécessaire pour les préparer à l’après-opération. De fait, comme le souligne le Dr Sténard, « quand un patient fait 140 kilos et qu’il perd 50 à 60 kilos, il doit faire face à des changements morphologiques phénoménaux ».
De sorte que ces derniers exercent un fort impact sur l’image qu’il se fait de lui-même. Mais pas seulement. Cet impact se manifeste aussi dans la société et dans la famille du patient par le changement du regard que les autres vont dès lors porter sur lui.
« Il y a des traumatismes psychologiques chez tous ces patients »
La prise en charge psychologique est en outre éminemment importante car, de toute évidence, ce qui a mené à l’obésité est fortement lié à une composante psychologique. « Il y a des traumatismes psychologiques extrêmement présents chez tous ces patients », dévoile le chirurgien.
« Au sein des populations d’obèses morbides, on retrouve des violences et des sévices subis chez les femmes à hauteur de 30 à 40 % », observe-t-il par exemple. L’accompagnement psychologique dans les pôles de traitement de l’obésité visent donc aussi à aider les patients obèses à comprendre comment ils sont arrivés à tomber malade. Puis à traiter leur baisse d’estime de soi souvent associée.
Une opération qui n’est pas proposée aux plus jeunes ni aux plus âgés
De nos jours, et de plus en plus, l’obésité atteint des personnes jeunes. Néanmoins, très peu de centres en France et dans le monde pratiquent la chirurgie bariatrique chez l’adolescent. « Beaucoup d’inconnues subsistent sur les mécanismes qui conduisent à l’obésité précoce », justifie le chirurgien.
Existe-t-il une limite d’âge supérieure ? Non mais la Haute autorité de santé recommande qu’à partir de 60 ans, l’âge soit évoqué par l’équipe soignante qui prend en charge le patient. Toutefois, les praticiens prennent davantage en considération l’âge physiologique de la personne que son âge réel.
Et pour cause, « à 65 ans, certains patients en font 75. Pour eux, le risque opératoire est trop fort pour que nous puissions leur proposer une intervention chirurgicale. En revanche, à 65 ans, certains patients font dix ans de moins. Il est alors tout à fait utile de leur proposer l’opération », indique le chirurgien.
Les effets secondaires les plus redoutés : la dénutrition et les carences
Les patients sont informés de tous les risques opératoires pour que leur décision soit parfaitement éclairée. Quels sont donc les risques liés à ces interventions ? « Leur dangerosité réside moins dans les risques opératoires – similaires à ceux d’autres opérations – qu’à l’état du patient lui-même, plus à risque que la population générale », précise le chirurgien.
Les complications sont, par ailleurs, relativement peu fréquentes. « Quand on fait des coutures sur l’intestin, il y a des risques de fuite, de péritonite [inflammation de la membrane qui tapisse l’abdomen, le pelvis et les viscères, ndlr], d’infections… », reconnaît toutefois le Dr Sténard.
« Les effets secondaires les plus redoutés sont que les patients perdent du poids de façon non équilibrée, précise le médecin. Autrement dit, qu’ils se dénutrissent ou développent des carences après l’opération ». Ce, alors même que ces derniers suivent bien toutes les recommandations hygiéno-diététiques.
« Les récidives concernent seulement 5 à 10 % des patients opérés »
Comme avec n’importe quel traitement, il y a des échecs. « Ce n’est pas par manque de volonté mais parce que l’obésité est une maladie très complexe dont certains mécanismes restent encore méconnus », tient à rappeler Fabien Sténard.
Toutefois, quand le suivi médical et la chirurgie sont associées – comme c’est le cas dans l’agglomération à la clinique des Cèdres, au GHM ou au Chuga – la reprise de poids demeure rare. « Les récidives concernent seulement 5 à 10 % des patients opérés d’après les études internationales qui s’appuient sur un recul de dix à quinze ans », observe le chirurgien.
Véronique Magnin
L’IMC EN BREF
L’indice de masse corporelle (IMC) correspond au poids divisé par le carré de la taille (kg/m2).
Il permet de classer le surpoids et l’obésité :
Surpoids : IMC >= 25
Obésité : IMC >= 30L’obésité est divisée en trois classes de gravité croissante :
Classe I (modérée) : IMC entre 30 et 34,9
Classe II (sévère) : IMC entre 35 et 39,9
Classe III (morbide) : IMC >= 40Un site parmi d’autres qui permet de calculer son IMC
L’OBÉSITÉ, UNE MALADIE QUI PEINE À SE FAIRE RECONNAÎTRE
L’obésité est reconnue comme une maladie chronique par l’Organisation mondiale de la santé (OMS) depuis 1997. « Il est très important de rappeler cela car, encore aujourd’hui, nombre de praticiens comme beaucoup de patients ne le réalisent pas et pensent qu’on ne meurt pas précocement d’obésité mais de ses conséquences », confie le Dr Sténard.
Autrement dit, de cancers, de maladies cardio-vasculaires voire de troubles respiratoires dont l’incidence est augmentée par l’obésité*. Le chirurgien ne sépare donc pas la maladie de ces pathologies induites : « C’est un tout. La maladie obésité est aussi définie par ses conséquences », appuie-t-il.
« Beaucoup pensent encore que les obèses ont choisi de l’être »
Qui plus est, « à qui viendrait-il l’idée d’assener à un cancéreux qu’il a choisi d’attraper le cancer ? », interroge le spécialiste pour souligner l’absurdité de pareille assertion. Ce, alors que les victimes d’obésité, qui représentent 12 % de la population française, doivent supporter une double peine : celle de tomber malade et de se voir jugées.
Les idées reçues ont en effet la peau dure. « Beaucoup de personnes pensent toujours que les obèses ont choisi de l’être par leur mode de vie, par le fait de trop manger et de ne plus faire de sport », poursuit le chirurgien.
Ils sont ainsi stigmatisés et culpabilisés. Pour toutes ces raisons, « il y a beaucoup d’analogies avec les patients qui souffrent d’alcoolisme et qui s’entendent dire “Si vous n’aviez pas bu autant, vous n’en seriez pas là !” », compare-t-il.
« Ce n’est pas par facilité qu’ils vont à l’opération »
Mais le Dr Sténard, qui connaît bien les personnes obèses pour chercher au quotidien à leur apporter des réponses, l’affirme : « Les patients veulent vraiment s’en sortir. Il y a une grande détresse chez eux. Ce n’est pas par facilité qu’ils vont à l’opération. »
Et de s’insurger : « Mettre autant l’accent sur les risques de cette opération est bien une preuve supplémentaire que l’obésité n’est pas reconnue dans l’opinion publique comme une vraie maladie qui peut être mortelle », estime le spécialiste. Qui rappelle qu’on ne se pose pas la question du risque de la chirurgie quand une personne est atteinte d’un cancer du colon. « Il n’est tout simplement pas possible de laisser ce patient avec ce cancer ! », s’exclame-t-il, convaincu de la force des comparaisons pour marquer les esprits.
« L’éducation, c’est ce qui prévient le mieux l’obésité »
L’éducation est réputée prévenir le mieux l’obésité. Dès lors, quels conseils de prévention donner aux parents ? « L’alimentation doit être variée. Certains aliments nuisibles à l’organisme, car trop riches en graisses, en sucre – les sodas, la mayonnaise, les viandes en sauce etc. – sont à consommer avec modération. Et la sédentarité doit être combattue », rappelle-t-il.
Et dans les cas où les parents se trouvent face au surpoids de leur enfant, « il ne faut pas qu’ils hésitent à se rapprocher des professionnels des centres de traitement de l’obésité – psychiatres, nutritionnistes… – où ils seront compris et conseillés », recommande le Dr Fabien Sténard.
VM
* L’obésité prédispose également à la survenue de diabète et d’arthrose.























3 réflexions sur « La clinique des Cèdres ouvre un pôle de traitement de l’obésité »
J’AI UNE IMC à 34.9
JE COMMANCE A FAIRE DU DIABETE ET CHOLESTEROL
JE SUIS UNE MULTI OPERER
JE N’ARRIVE PAS A perdre du poids malgré les multiples régimes
J’aimerais savoir si vous pouvez opérer une fille de 16 ans
J’ai été opéré en 2013 et j’ai repris du poids. Je voudrais être accompagné pour faire le Bay-pass car j’ai honte de ma corpulence et des problèmes de dos et jambe qu” entraine mon poids.